Hjerteinfarkt
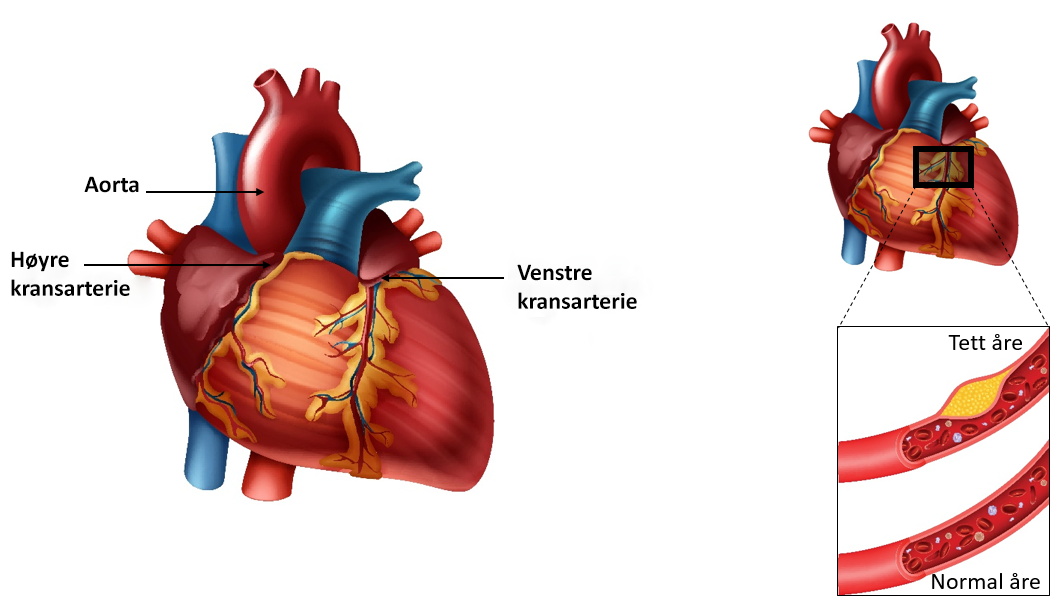
Hjerteinfarkt skyldes at en blodpropp helt eller delvis tetter til en av kransårene i hjertet ditt. Kransårene er de blodårene som forsyner hjertemuskelen med oksygenrikt blod. Blir en eller flere av kransårene tette, vil det ofte gi symptomer i form av sterke brystsmerter. Tilstanden er alvorlig og det er derfor viktig at du kommer raskt til sykehuset for behandling.
Hjerteinfarkt forårsakes av en blodpropp som dannes i en av hjertets blodårer. Tilstanden er alvorlig og det er viktig å komme raskt til sykehus.
Les mer på helsenorge.no
Hjertet er en muskel som sørger for at alle kroppens organer får oksygenrikt blod. Hjertet selv trenger også oksygen for å fungere, og får dette gjennom kransårene (blodårene i hjertet) som ligger utenpå hjertet.
Hjerteinfarkt oppstår på grunn av fettavleiringer i hjertets kransårer. Vi kaller prosessen aterosklerose eller åreforkalkning. De fleste får slike fettavleiringer i større eller mindre grad med økende alder, men noen er mer utsatt enn andre.
Symptomer
Utredning
Behandling
Medikamentell behandling
Utblokking (PCI)
Hjerteoperasjon (by-pass operasjon)
Forebyggende behandling
Oppfølging
Medisiner etter gjennomgått hjerteinfarkt
Acetylsalisylsyre (preparatnavn: Albyl-E ®eller Acetylsalisylsyre®
Acetylsalisylsyre blir brukt som livslang forebyggende behandling mot blodpropp.
Hvordan bør du ta acetylsalisylsyre
Acetylsalisylsyre skal du ta til samme tid hver dag. Du bør helst ta tabletten uten mat og svelge den hel sammen med ett glass vann. Tabletten skal du helst svelge hel, ikke dele den eller tygge den, da den kan irritere mageslimhinnen. Dersom du har svelgevansker kan du om nødvendig knuse tabletten.
Dersom du har glemt å ta tabletten
Dersom du glemmer den daglige dosen til fast tid, skal du ta acetylsalisylsyre når du kommer på det. Dersom du glemmer dosen en hel dag skal du fortsette å ta acetylsalisylsyre til vanlig tid neste dag. Du skal ikke ta dobbel dose som erstatning for en glemt dose.
Klopidogrel (Preparatnavn: Plavix® eller Clopidogrel®)
Tikagrelor (preparatnavn: Brilique ®)
Prasugrel (preparatnavn: Efient®)
Hvordan bør du ta tablettene
Dersom du har glemt å ta tabletten
Kontakt
-
Kontakt Hjertemedisinsk sengeenhet - HMS1
Oppmøtested
4. etasje midtfløy på Akutten hjerte- og lungesenteret. Tun 6 og 7

Akutten og Hjerte-lunge-senteret
Prinsesse Kristinas gate 3
7030 Trondheim
Transport
På sykehusområdet på Øya er det offentlige parkeringsplasser og offentlige parkeringshus. Disse driftes av Trondheim Parkering AS (parkeringshus) og Trondheim kommune (gateparkering).
På Østmarkneset og Tiller er det betalingsparkering på gateplan. Disse driftes av Trondheim Parkering AS.
Tog - NSB
Nærmeste holdeplass for toget er Marienborg stasjon med kort gangavstand til sykehuset på Øya. Med normal gange er du midt på sykehusområdet på 6 minutter (450 meter).
Det går også buss mellom Øya og Trondheim Sentralstasjon
NSB har en egen app, hvor du både kan planlegge reisen og kjøpe billett på forhånd. Last den ned i Google Play (Android) eller App Store (iPhone).Buss - AtB
Fra Trondheim Sentralstasjon og andre deler av Trondheim er det god bussforbindelse til St. Olav på Øya. Noen ruter har holdeplass på sykehusområdet på Øya.
Nærmeste busstopp:
- St. Olavs hospital Øst
- St. Olavs hospital Vest
- Studentersamfundet
- Marienborg stasjon
De fleste benytter holdeplassen ved Studentersamfunnet i Elgeseter gate. Dette gjelder også regionale bussruter. Med normal gange er du midt på sykehusområdet på 6 minutter (450 meter).
Bussbillett kan blant annet kjøpes med appen AtB Mobillett og SMS:
- Mer informasjon om hvordan du kjøper billett
- Mer informasjon om AtB Mobilett
- Se gangveien fra Studentersamfunnet på kartet (Google Map)
Flybuss
Værnesekspressen stopper ved Studentersamfundet i Elgeseter gate på vei til og fra flyplassen (Værnes). Det er ca 35 km fra Trondheim sentrum og til flyplassen.
Parkering på Øya
Pasienter og besøkende kan parkere på offentlige parkeringsplasser og i offentlige parkeringshus på Øya. Disse driftes av Trondheim kommune og Trondheim Parkering.
Praktisk informasjon
Sentralbord St. Olavs hospital:
72 57 30 00Sentralbord Røros sykehus:
72 82 33 00CALLBACK:
Merk: Ikke alle avdelinger har callback, men noen enheter har tilbudet om å ringe deg tilbake.
Mer informasjon om hvordan callback fungerer og hvordan du enklest får hjelp av oss på telefon
---
ENGLISH:
Switchboard St. Olavs hospital:
72 57 30 00Switchboard Røros hospital:
72 82 33 00CALLBACK:
Note: Not all departments at St. Olav have the service to call you back, except for some outpatient clinics and laboratories.
What is callback?
Callback means that the telephone service is open to the public 24 hours so that you can give your message regardless of opening hours.
Remember personal identity number before calling
Please have your personal number - 6 or 11 figures - ready before calling. This will be of great help when we call you back.
If you are calling on behalf of others, for example children, the child's personal number must be entered.
Payment for not meeting
Note that cancellation must be made at least 24 hours before the appointment. Cancellation later than 24 hours before the appointment causes a fee of NOK 640 (in 2016)
St. Olavs Driftsservice Kundesenter:
- Telefon 73 55 30 00 (døgnåpent)
- Besøksadresse: Forsyningssenteret, 1. etg, Øya, Trondheim
- E-post: kundesenter@driftsservice.no
- Åpningstider skranke: Mandag-fredag 07:00-15:30.
Mer informasjon om Kundesenteret
------------------------------------
St. Olav’s Operations Service – Customer Service Centre
- Phone: +47 73 55 30 00 (open 24 hours a day)
- Visiting address: Supply Centre, 1st floor, Øya, Trondheim
- Email: kundesenter@driftsservice.no
- Front desk opening hours: Monday–Friday 07:00–15:30.
Ring 116 117 før du oppsøker legevakta. Du vil da få et oppmøtetidspunkt utfra hvor alvorlig henvendelsen er.
I Trondheimsområdet er legevakta plassert i Mauritz Hansens gate 4 (ved siden av Øya helsehus og vis á vis Pasienthotellet).
I Orkdalsregionen er legevakta plassert på Orkdal sjukehus.
Hvis det er behov for øyeblikkelig hjelp, skal du fortsatt ringe 1 1 3.
Legevaktene driftes av kommunene, og ikke av St. Olavs hospital. Derfor må legevakta/kommunen kontaktes hvis du lurer på noe.
Skadepoliklinikken skal behandle og følge opp brudd-, leddbånd- og seneskader hos pasienter som trenger øyeblikkelig hjelp etter en skade.
St. Olavs hospital tilbyr et gratis trådløst gjestenett (wifi) for tilkobling til internett:
- Koble enheten din til trådløsenettet HMNGuest.
- Åpne nettleseren og følg veiledningen på skjermen.
- Du vil få en SMS med brukernavn og passord.
- Passord er gyldig i én uke.
Gjestenettet er tilgjengelig ved alle sykehusets lokasjoner i hele regionen.
Free wireless guest network:
St. Olavs Hospital offers a free wireless guest network (wifi). The guest network is available at all hospital locations throughout the region.
- Connect your device to HMNGuest.
- Open your browser and follow the instructions.
- You will receive a password by SMS and then you can use guest network online.
- Passwords can be sent to any mobile phone with a Norwegian mobil number.
- Passwords are valid for one week at a time.
Blodprøve kan taes flere steder.
Vi har flere spisesteder på sykehusområdet på Øya:
- Oversikt over alle våre spisesteder med åpningstider
- Spisestedene i Øya helsehus og i MTFS drives av SiT
- Kaffeslabberas er en kaffeplass som også serverer forskjellige småretter. Kaffeslabberas ligger i Abels gate 5 i Teknobyen
Det finnes spisested i lokalene til Klinikk for rus og avhengighetsmedisin i Klostergata.
I tillegg finner du tilbud på Lian, Røros og Orkdal Sjukehus.
There are several places to eat in the hospital:
"Mat og cafe" at St. Olavs hospital offers a variety of food in the centers at Øya, at Lian and in the local hospitals in Røros and Orkdal.
"SiT" on behalf of the NTNU, runs cafes at Øya helsehus and in the Fred Kavli building.
There is also a cafe in Clinic of Substance Use and Addiction Medicine (Klinikk for rus- og avhengighetsmedisin) Departments in Klostergata 48.
Read more: Mat og cafe
Kiosker:
- Deli de Luca i Akutten og Hjerte-lunge-senteret, telefon 47 88 75 11
- Seven Eleven i Nevrosenteret, telefon 73 53 13 28
Butikker:
Frisør:
Shops within the Hospital area at Øya:
Kiosks:
- Deli de Luca, in The Emergency Department and the Heart and Lung Centre, phone +47 88 75 11
- Seven Eleven, in the Neuroscience Centre, phone +47 53 13 28
Shops:
- Bunnpris supermarket is located at Elgesetergate 18.
- Coop Prix supermarket is located at Klostergata 46.
Hairdresser:
Sykehusapotekene i Midt-Norge har avdelinger flere steder i Midt-Norge. I Trondheim finner du apoteket her:
Elgesetergate 167030 TrondheimInngangen til apoteket er i Vangslunds gate 10, like ved Bunnpris.tlf: 73 86 42 00Åpningstider og mer informasjon finner du på nettsidene til Sykehusapotekene i Midt-Norge
Utstyr og forbruksmateriell til hjemmebehandling leveres ut etter avtale med behandlingsansvarlig klinikk. Regional enhet for behandlingshjelpemidler (REB) har ansvaret for denne tjenesten.
Eksempler på behandlingshjelpemidler er både forbruksmateriell som sonder, kompresjonsplagg og bandasjemateriell, og medisin teknisk utstyr som CPAP, insulinpumper, forstøvere for hjemmebehandling.
Kontakt din enhet for ev. avtale.
Når du blir behandlet på en poliklinikk (uten innleggelse) må du som regel betale en egenandel.
I tillegg må du som regel betale en egenandel ved røntgen- og ultralydundersøkelser, og ved nukleærmedisinske billedundersøkelser når du ikke er innlagt på sykehus.
Noen pasientgrupper er fritatt for å betale egenandel.
Hvis du ikke møter til avtalt time, så kan du bli avkrevd et gebyr.
Les mer om betaling/egenandeler og gebyrer her
Patient fees
When you receive treatment at an outpatient clinic (without being admitted to hospital), you will usually be required to pay a patient fee.
You will also normally need to pay a patient fee for X-ray and ultrasound examinations, as well as for nuclear medicine imaging examinations when you are not admitted to hospital.
Some groups of patients are exempt from paying the patient fee.
If you do not attend your scheduled appointment, you may be charged a non-attendance fee.
More about patient fees at hospitals and outpatient clinics (helsenorge.no)
Besøkstidene varierer fra avdeling til avdeling. Flere avdelinger har åpen besøkstid, og da kan du avtale besøk med personalet på den enkelte avdeling. Det kan være lurt å undersøke besøkstidene ved den enkelte avdeling på forhånd.
Røros sykehus har åpen besøkstid, men ta gjerne kontakt med sengeposten ved spørsmål på telefon 72 82 32 91.
Av hensyn til allergiske og syke pasienter har vi blomsterforbud (avskårne eller i potter) på noen avdelinger. Grønne planter og tørkede blomster tillates noen steder.
Sjekk med avdeligen om det er greit å ta med blomster til pasienter du besøker.
Røykfritt sykehus
Det er ikke tillatt å røyke på sykehusets område. Kiosker inne på sykehusområder selger ikke tobakksvarer.
Tobakksskadeloven (også kalt røykeloven) forbyr også bruk av e-sigaretter, både med og uten nikotin.
Om røykeloven og røykeforbudet (Helsedirektoratet)
------------------------------------------
Non-smoking hospital
No smoking policy:
- Smoking is not permitted in any of our hospitals, grounds or hospital transport.
- Shops inside the hospital area do not sell tobacco products.
From 1 July 2017 there is a change in the Smoking Act, which states that e-cigarettes are also covered by the ban and therefore not permitted within the hospital.
Du kan kontakte oss med e-post og eDialog. Hvis du vil sende sensitive helse- eller personopplysninger anbefaler vi å bruke eDialog.
E-post skal sendes til felles e-postmottak for St. Olavs hospital: post@stolav.no
Merk: vi publiserer ikke kontakinformasjon/e-postadresse til ansatte på sykehuset. Vårt felles postmottak formidler ev. kontakt videre til ansatte.
Pasienthotellet ligger på Øya i Trondheim. Det er innendørs forbindelse med Nevrosenteret og resten av sykehuset på Øya. Til sentrum er det ca ti minutters spasertur, og det er gode bussforbindelser til og fra de fleste deler i og nær Trondheim. Barselenheten (barselhotell) til Kvinneklinikken ligger også her.
-
Kontakt Hjerte- og thoraxklinikken

Akutten og Hjerte-lunge-senteret
Prinsesse Kristinas gate 3
7030 Trondheim
Transport
På sykehusområdet på Øya er det offentlige parkeringsplasser og offentlige parkeringshus. Disse driftes av Trondheim Parkering AS (parkeringshus) og Trondheim kommune (gateparkering).
På Østmarkneset og Tiller er det betalingsparkering på gateplan. Disse driftes av Trondheim Parkering AS.
Tog - NSB
Nærmeste holdeplass for toget er Marienborg stasjon med kort gangavstand til sykehuset på Øya. Med normal gange er du midt på sykehusområdet på 6 minutter (450 meter).
Det går også buss mellom Øya og Trondheim Sentralstasjon
NSB har en egen app, hvor du både kan planlegge reisen og kjøpe billett på forhånd. Last den ned i Google Play (Android) eller App Store (iPhone).Buss - AtB
Fra Trondheim Sentralstasjon og andre deler av Trondheim er det god bussforbindelse til St. Olav på Øya. Noen ruter har holdeplass på sykehusområdet på Øya.
Nærmeste busstopp:
- St. Olavs hospital Øst
- St. Olavs hospital Vest
- Studentersamfundet
- Marienborg stasjon
De fleste benytter holdeplassen ved Studentersamfunnet i Elgeseter gate. Dette gjelder også regionale bussruter. Med normal gange er du midt på sykehusområdet på 6 minutter (450 meter).
Bussbillett kan blant annet kjøpes med appen AtB Mobillett og SMS:
- Mer informasjon om hvordan du kjøper billett
- Mer informasjon om AtB Mobilett
- Se gangveien fra Studentersamfunnet på kartet (Google Map)
Flybuss
Værnesekspressen stopper ved Studentersamfundet i Elgeseter gate på vei til og fra flyplassen (Værnes). Det er ca 35 km fra Trondheim sentrum og til flyplassen.
Parkering på Øya
Pasienter og besøkende kan parkere på offentlige parkeringsplasser og i offentlige parkeringshus på Øya. Disse driftes av Trondheim kommune og Trondheim Parkering.
Praktisk informasjon
Sentralbord St. Olavs hospital:
72 57 30 00Sentralbord Røros sykehus:
72 82 33 00CALLBACK:
Merk: Ikke alle avdelinger har callback, men noen enheter har tilbudet om å ringe deg tilbake.
Mer informasjon om hvordan callback fungerer og hvordan du enklest får hjelp av oss på telefon
---
ENGLISH:
Switchboard St. Olavs hospital:
72 57 30 00Switchboard Røros hospital:
72 82 33 00CALLBACK:
Note: Not all departments at St. Olav have the service to call you back, except for some outpatient clinics and laboratories.
What is callback?
Callback means that the telephone service is open to the public 24 hours so that you can give your message regardless of opening hours.
Remember personal identity number before calling
Please have your personal number - 6 or 11 figures - ready before calling. This will be of great help when we call you back.
If you are calling on behalf of others, for example children, the child's personal number must be entered.
Payment for not meeting
Note that cancellation must be made at least 24 hours before the appointment. Cancellation later than 24 hours before the appointment causes a fee of NOK 640 (in 2016)
St. Olavs Driftsservice Kundesenter:
- Telefon 73 55 30 00 (døgnåpent)
- Besøksadresse: Forsyningssenteret, 1. etg, Øya, Trondheim
- E-post: kundesenter@driftsservice.no
- Åpningstider skranke: Mandag-fredag 07:00-15:30.
Mer informasjon om Kundesenteret
------------------------------------
St. Olav’s Operations Service – Customer Service Centre
- Phone: +47 73 55 30 00 (open 24 hours a day)
- Visiting address: Supply Centre, 1st floor, Øya, Trondheim
- Email: kundesenter@driftsservice.no
- Front desk opening hours: Monday–Friday 07:00–15:30.
Ring 116 117 før du oppsøker legevakta. Du vil da få et oppmøtetidspunkt utfra hvor alvorlig henvendelsen er.
I Trondheimsområdet er legevakta plassert i Mauritz Hansens gate 4 (ved siden av Øya helsehus og vis á vis Pasienthotellet).
I Orkdalsregionen er legevakta plassert på Orkdal sjukehus.
Hvis det er behov for øyeblikkelig hjelp, skal du fortsatt ringe 1 1 3.
Legevaktene driftes av kommunene, og ikke av St. Olavs hospital. Derfor må legevakta/kommunen kontaktes hvis du lurer på noe.
Skadepoliklinikken skal behandle og følge opp brudd-, leddbånd- og seneskader hos pasienter som trenger øyeblikkelig hjelp etter en skade.
St. Olavs hospital tilbyr et gratis trådløst gjestenett (wifi) for tilkobling til internett:
- Koble enheten din til trådløsenettet HMNGuest.
- Åpne nettleseren og følg veiledningen på skjermen.
- Du vil få en SMS med brukernavn og passord.
- Passord er gyldig i én uke.
Gjestenettet er tilgjengelig ved alle sykehusets lokasjoner i hele regionen.
Free wireless guest network:
St. Olavs Hospital offers a free wireless guest network (wifi). The guest network is available at all hospital locations throughout the region.
- Connect your device to HMNGuest.
- Open your browser and follow the instructions.
- You will receive a password by SMS and then you can use guest network online.
- Passwords can be sent to any mobile phone with a Norwegian mobil number.
- Passwords are valid for one week at a time.
Blodprøve kan taes flere steder.
Vi har flere spisesteder på sykehusområdet på Øya:
- Oversikt over alle våre spisesteder med åpningstider
- Spisestedene i Øya helsehus og i MTFS drives av SiT
- Kaffeslabberas er en kaffeplass som også serverer forskjellige småretter. Kaffeslabberas ligger i Abels gate 5 i Teknobyen
Det finnes spisested i lokalene til Klinikk for rus og avhengighetsmedisin i Klostergata.
I tillegg finner du tilbud på Lian, Røros og Orkdal Sjukehus.
There are several places to eat in the hospital:
"Mat og cafe" at St. Olavs hospital offers a variety of food in the centers at Øya, at Lian and in the local hospitals in Røros and Orkdal.
"SiT" on behalf of the NTNU, runs cafes at Øya helsehus and in the Fred Kavli building.
There is also a cafe in Clinic of Substance Use and Addiction Medicine (Klinikk for rus- og avhengighetsmedisin) Departments in Klostergata 48.
Read more: Mat og cafe
Kiosker:
- Deli de Luca i Akutten og Hjerte-lunge-senteret, telefon 47 88 75 11
- Seven Eleven i Nevrosenteret, telefon 73 53 13 28
Butikker:
Frisør:
Shops within the Hospital area at Øya:
Kiosks:
- Deli de Luca, in The Emergency Department and the Heart and Lung Centre, phone +47 88 75 11
- Seven Eleven, in the Neuroscience Centre, phone +47 53 13 28
Shops:
- Bunnpris supermarket is located at Elgesetergate 18.
- Coop Prix supermarket is located at Klostergata 46.
Hairdresser:
Sykehusapotekene i Midt-Norge har avdelinger flere steder i Midt-Norge. I Trondheim finner du apoteket her:
Elgesetergate 167030 TrondheimInngangen til apoteket er i Vangslunds gate 10, like ved Bunnpris.tlf: 73 86 42 00Åpningstider og mer informasjon finner du på nettsidene til Sykehusapotekene i Midt-Norge
Utstyr og forbruksmateriell til hjemmebehandling leveres ut etter avtale med behandlingsansvarlig klinikk. Regional enhet for behandlingshjelpemidler (REB) har ansvaret for denne tjenesten.
Eksempler på behandlingshjelpemidler er både forbruksmateriell som sonder, kompresjonsplagg og bandasjemateriell, og medisin teknisk utstyr som CPAP, insulinpumper, forstøvere for hjemmebehandling.
Kontakt din enhet for ev. avtale.
Når du blir behandlet på en poliklinikk (uten innleggelse) må du som regel betale en egenandel.
I tillegg må du som regel betale en egenandel ved røntgen- og ultralydundersøkelser, og ved nukleærmedisinske billedundersøkelser når du ikke er innlagt på sykehus.
Noen pasientgrupper er fritatt for å betale egenandel.
Hvis du ikke møter til avtalt time, så kan du bli avkrevd et gebyr.
Les mer om betaling/egenandeler og gebyrer her
Patient fees
When you receive treatment at an outpatient clinic (without being admitted to hospital), you will usually be required to pay a patient fee.
You will also normally need to pay a patient fee for X-ray and ultrasound examinations, as well as for nuclear medicine imaging examinations when you are not admitted to hospital.
Some groups of patients are exempt from paying the patient fee.
If you do not attend your scheduled appointment, you may be charged a non-attendance fee.
More about patient fees at hospitals and outpatient clinics (helsenorge.no)
Besøkstidene varierer fra avdeling til avdeling. Flere avdelinger har åpen besøkstid, og da kan du avtale besøk med personalet på den enkelte avdeling. Det kan være lurt å undersøke besøkstidene ved den enkelte avdeling på forhånd.
Røros sykehus har åpen besøkstid, men ta gjerne kontakt med sengeposten ved spørsmål på telefon 72 82 32 91.
Av hensyn til allergiske og syke pasienter har vi blomsterforbud (avskårne eller i potter) på noen avdelinger. Grønne planter og tørkede blomster tillates noen steder.
Sjekk med avdeligen om det er greit å ta med blomster til pasienter du besøker.
Røykfritt sykehus
Det er ikke tillatt å røyke på sykehusets område. Kiosker inne på sykehusområder selger ikke tobakksvarer.
Tobakksskadeloven (også kalt røykeloven) forbyr også bruk av e-sigaretter, både med og uten nikotin.
Om røykeloven og røykeforbudet (Helsedirektoratet)
------------------------------------------
Non-smoking hospital
No smoking policy:
- Smoking is not permitted in any of our hospitals, grounds or hospital transport.
- Shops inside the hospital area do not sell tobacco products.
From 1 July 2017 there is a change in the Smoking Act, which states that e-cigarettes are also covered by the ban and therefore not permitted within the hospital.
Du kan kontakte oss med e-post og eDialog. Hvis du vil sende sensitive helse- eller personopplysninger anbefaler vi å bruke eDialog.
E-post skal sendes til felles e-postmottak for St. Olavs hospital: post@stolav.no
Merk: vi publiserer ikke kontakinformasjon/e-postadresse til ansatte på sykehuset. Vårt felles postmottak formidler ev. kontakt videre til ansatte.
Pasienthotellet ligger på Øya i Trondheim. Det er innendørs forbindelse med Nevrosenteret og resten av sykehuset på Øya. Til sentrum er det ca ti minutters spasertur, og det er gode bussforbindelser til og fra de fleste deler i og nær Trondheim. Barselenheten (barselhotell) til Kvinneklinikken ligger også her.
-
Kontakt Hjertemedisinsk Intensiv (HMI)
Oppmøtested
Akutten og Hjerte- og lungesenteret, 4. etasje nord.

Akutten og Hjerte-lunge-senteret
Prinsesse Kristinas gate 3
7030 Trondheim
Transport
På sykehusområdet på Øya er det offentlige parkeringsplasser og offentlige parkeringshus. Disse driftes av Trondheim Parkering AS (parkeringshus) og Trondheim kommune (gateparkering).
På Østmarkneset og Tiller er det betalingsparkering på gateplan. Disse driftes av Trondheim Parkering AS.
Tog - NSB
Nærmeste holdeplass for toget er Marienborg stasjon med kort gangavstand til sykehuset på Øya. Med normal gange er du midt på sykehusområdet på 6 minutter (450 meter).
Det går også buss mellom Øya og Trondheim Sentralstasjon
NSB har en egen app, hvor du både kan planlegge reisen og kjøpe billett på forhånd. Last den ned i Google Play (Android) eller App Store (iPhone).Buss - AtB
Fra Trondheim Sentralstasjon og andre deler av Trondheim er det god bussforbindelse til St. Olav på Øya. Noen ruter har holdeplass på sykehusområdet på Øya.
Nærmeste busstopp:
- St. Olavs hospital Øst
- St. Olavs hospital Vest
- Studentersamfundet
- Marienborg stasjon
De fleste benytter holdeplassen ved Studentersamfunnet i Elgeseter gate. Dette gjelder også regionale bussruter. Med normal gange er du midt på sykehusområdet på 6 minutter (450 meter).
Bussbillett kan blant annet kjøpes med appen AtB Mobillett og SMS:
- Mer informasjon om hvordan du kjøper billett
- Mer informasjon om AtB Mobilett
- Se gangveien fra Studentersamfunnet på kartet (Google Map)
Flybuss
Værnesekspressen stopper ved Studentersamfundet i Elgeseter gate på vei til og fra flyplassen (Værnes). Det er ca 35 km fra Trondheim sentrum og til flyplassen.
Parkering på Øya
Pasienter og besøkende kan parkere på offentlige parkeringsplasser og i offentlige parkeringshus på Øya. Disse driftes av Trondheim kommune og Trondheim Parkering.
Praktisk informasjon
Sentralbord St. Olavs hospital:
72 57 30 00Sentralbord Røros sykehus:
72 82 33 00CALLBACK:
Merk: Ikke alle avdelinger har callback, men noen enheter har tilbudet om å ringe deg tilbake.
Mer informasjon om hvordan callback fungerer og hvordan du enklest får hjelp av oss på telefon
---
ENGLISH:
Switchboard St. Olavs hospital:
72 57 30 00Switchboard Røros hospital:
72 82 33 00CALLBACK:
Note: Not all departments at St. Olav have the service to call you back, except for some outpatient clinics and laboratories.
What is callback?
Callback means that the telephone service is open to the public 24 hours so that you can give your message regardless of opening hours.
Remember personal identity number before calling
Please have your personal number - 6 or 11 figures - ready before calling. This will be of great help when we call you back.
If you are calling on behalf of others, for example children, the child's personal number must be entered.
Payment for not meeting
Note that cancellation must be made at least 24 hours before the appointment. Cancellation later than 24 hours before the appointment causes a fee of NOK 640 (in 2016)
St. Olavs Driftsservice Kundesenter:
- Telefon 73 55 30 00 (døgnåpent)
- Besøksadresse: Forsyningssenteret, 1. etg, Øya, Trondheim
- E-post: kundesenter@driftsservice.no
- Åpningstider skranke: Mandag-fredag 07:00-15:30.
Mer informasjon om Kundesenteret
------------------------------------
St. Olav’s Operations Service – Customer Service Centre
- Phone: +47 73 55 30 00 (open 24 hours a day)
- Visiting address: Supply Centre, 1st floor, Øya, Trondheim
- Email: kundesenter@driftsservice.no
- Front desk opening hours: Monday–Friday 07:00–15:30.
Ring 116 117 før du oppsøker legevakta. Du vil da få et oppmøtetidspunkt utfra hvor alvorlig henvendelsen er.
I Trondheimsområdet er legevakta plassert i Mauritz Hansens gate 4 (ved siden av Øya helsehus og vis á vis Pasienthotellet).
I Orkdalsregionen er legevakta plassert på Orkdal sjukehus.
Hvis det er behov for øyeblikkelig hjelp, skal du fortsatt ringe 1 1 3.
Legevaktene driftes av kommunene, og ikke av St. Olavs hospital. Derfor må legevakta/kommunen kontaktes hvis du lurer på noe.
Skadepoliklinikken skal behandle og følge opp brudd-, leddbånd- og seneskader hos pasienter som trenger øyeblikkelig hjelp etter en skade.
St. Olavs hospital tilbyr et gratis trådløst gjestenett (wifi) for tilkobling til internett:
- Koble enheten din til trådløsenettet HMNGuest.
- Åpne nettleseren og følg veiledningen på skjermen.
- Du vil få en SMS med brukernavn og passord.
- Passord er gyldig i én uke.
Gjestenettet er tilgjengelig ved alle sykehusets lokasjoner i hele regionen.
Free wireless guest network:
St. Olavs Hospital offers a free wireless guest network (wifi). The guest network is available at all hospital locations throughout the region.
- Connect your device to HMNGuest.
- Open your browser and follow the instructions.
- You will receive a password by SMS and then you can use guest network online.
- Passwords can be sent to any mobile phone with a Norwegian mobil number.
- Passwords are valid for one week at a time.
Blodprøve kan taes flere steder.
Vi har flere spisesteder på sykehusområdet på Øya:
- Oversikt over alle våre spisesteder med åpningstider
- Spisestedene i Øya helsehus og i MTFS drives av SiT
- Kaffeslabberas er en kaffeplass som også serverer forskjellige småretter. Kaffeslabberas ligger i Abels gate 5 i Teknobyen
Det finnes spisested i lokalene til Klinikk for rus og avhengighetsmedisin i Klostergata.
I tillegg finner du tilbud på Lian, Røros og Orkdal Sjukehus.
There are several places to eat in the hospital:
"Mat og cafe" at St. Olavs hospital offers a variety of food in the centers at Øya, at Lian and in the local hospitals in Røros and Orkdal.
"SiT" on behalf of the NTNU, runs cafes at Øya helsehus and in the Fred Kavli building.
There is also a cafe in Clinic of Substance Use and Addiction Medicine (Klinikk for rus- og avhengighetsmedisin) Departments in Klostergata 48.
Read more: Mat og cafe
Kiosker:
- Deli de Luca i Akutten og Hjerte-lunge-senteret, telefon 47 88 75 11
- Seven Eleven i Nevrosenteret, telefon 73 53 13 28
Butikker:
Frisør:
Shops within the Hospital area at Øya:
Kiosks:
- Deli de Luca, in The Emergency Department and the Heart and Lung Centre, phone +47 88 75 11
- Seven Eleven, in the Neuroscience Centre, phone +47 53 13 28
Shops:
- Bunnpris supermarket is located at Elgesetergate 18.
- Coop Prix supermarket is located at Klostergata 46.
Hairdresser:
Sykehusapotekene i Midt-Norge har avdelinger flere steder i Midt-Norge. I Trondheim finner du apoteket her:
Elgesetergate 167030 TrondheimInngangen til apoteket er i Vangslunds gate 10, like ved Bunnpris.tlf: 73 86 42 00Åpningstider og mer informasjon finner du på nettsidene til Sykehusapotekene i Midt-Norge
Utstyr og forbruksmateriell til hjemmebehandling leveres ut etter avtale med behandlingsansvarlig klinikk. Regional enhet for behandlingshjelpemidler (REB) har ansvaret for denne tjenesten.
Eksempler på behandlingshjelpemidler er både forbruksmateriell som sonder, kompresjonsplagg og bandasjemateriell, og medisin teknisk utstyr som CPAP, insulinpumper, forstøvere for hjemmebehandling.
Kontakt din enhet for ev. avtale.
Når du blir behandlet på en poliklinikk (uten innleggelse) må du som regel betale en egenandel.
I tillegg må du som regel betale en egenandel ved røntgen- og ultralydundersøkelser, og ved nukleærmedisinske billedundersøkelser når du ikke er innlagt på sykehus.
Noen pasientgrupper er fritatt for å betale egenandel.
Hvis du ikke møter til avtalt time, så kan du bli avkrevd et gebyr.
Les mer om betaling/egenandeler og gebyrer her
Patient fees
When you receive treatment at an outpatient clinic (without being admitted to hospital), you will usually be required to pay a patient fee.
You will also normally need to pay a patient fee for X-ray and ultrasound examinations, as well as for nuclear medicine imaging examinations when you are not admitted to hospital.
Some groups of patients are exempt from paying the patient fee.
If you do not attend your scheduled appointment, you may be charged a non-attendance fee.
More about patient fees at hospitals and outpatient clinics (helsenorge.no)
Besøkstidene varierer fra avdeling til avdeling. Flere avdelinger har åpen besøkstid, og da kan du avtale besøk med personalet på den enkelte avdeling. Det kan være lurt å undersøke besøkstidene ved den enkelte avdeling på forhånd.
Røros sykehus har åpen besøkstid, men ta gjerne kontakt med sengeposten ved spørsmål på telefon 72 82 32 91.
Av hensyn til allergiske og syke pasienter har vi blomsterforbud (avskårne eller i potter) på noen avdelinger. Grønne planter og tørkede blomster tillates noen steder.
Sjekk med avdeligen om det er greit å ta med blomster til pasienter du besøker.
Røykfritt sykehus
Det er ikke tillatt å røyke på sykehusets område. Kiosker inne på sykehusområder selger ikke tobakksvarer.
Tobakksskadeloven (også kalt røykeloven) forbyr også bruk av e-sigaretter, både med og uten nikotin.
Om røykeloven og røykeforbudet (Helsedirektoratet)
------------------------------------------
Non-smoking hospital
No smoking policy:
- Smoking is not permitted in any of our hospitals, grounds or hospital transport.
- Shops inside the hospital area do not sell tobacco products.
From 1 July 2017 there is a change in the Smoking Act, which states that e-cigarettes are also covered by the ban and therefore not permitted within the hospital.
Du kan kontakte oss med e-post og eDialog. Hvis du vil sende sensitive helse- eller personopplysninger anbefaler vi å bruke eDialog.
E-post skal sendes til felles e-postmottak for St. Olavs hospital: post@stolav.no
Merk: vi publiserer ikke kontakinformasjon/e-postadresse til ansatte på sykehuset. Vårt felles postmottak formidler ev. kontakt videre til ansatte.
Pasienthotellet ligger på Øya i Trondheim. Det er innendørs forbindelse med Nevrosenteret og resten av sykehuset på Øya. Til sentrum er det ca ti minutters spasertur, og det er gode bussforbindelser til og fra de fleste deler i og nær Trondheim. Barselenheten (barselhotell) til Kvinneklinikken ligger også her.
-
Kontakt Hjertemedisinsk laboratorium
Oppmøtested
4. etasje østfløy på Akutten og hjerte- og lungesenteret.

Akutten og Hjerte-lunge-senteret
Prinsesse Kristinas gate 3
7030 Trondheim
Transport
På sykehusområdet på Øya er det offentlige parkeringsplasser og offentlige parkeringshus. Disse driftes av Trondheim Parkering AS (parkeringshus) og Trondheim kommune (gateparkering).
På Østmarkneset og Tiller er det betalingsparkering på gateplan. Disse driftes av Trondheim Parkering AS.
Tog - NSB
Nærmeste holdeplass for toget er Marienborg stasjon med kort gangavstand til sykehuset på Øya. Med normal gange er du midt på sykehusområdet på 6 minutter (450 meter).
Det går også buss mellom Øya og Trondheim Sentralstasjon
NSB har en egen app, hvor du både kan planlegge reisen og kjøpe billett på forhånd. Last den ned i Google Play (Android) eller App Store (iPhone).Buss - AtB
Fra Trondheim Sentralstasjon og andre deler av Trondheim er det god bussforbindelse til St. Olav på Øya. Noen ruter har holdeplass på sykehusområdet på Øya.
Nærmeste busstopp:
- St. Olavs hospital Øst
- St. Olavs hospital Vest
- Studentersamfundet
- Marienborg stasjon
De fleste benytter holdeplassen ved Studentersamfunnet i Elgeseter gate. Dette gjelder også regionale bussruter. Med normal gange er du midt på sykehusområdet på 6 minutter (450 meter).
Bussbillett kan blant annet kjøpes med appen AtB Mobillett og SMS:
- Mer informasjon om hvordan du kjøper billett
- Mer informasjon om AtB Mobilett
- Se gangveien fra Studentersamfunnet på kartet (Google Map)
Flybuss
Værnesekspressen stopper ved Studentersamfundet i Elgeseter gate på vei til og fra flyplassen (Værnes). Det er ca 35 km fra Trondheim sentrum og til flyplassen.
Parkering på Øya
Pasienter og besøkende kan parkere på offentlige parkeringsplasser og i offentlige parkeringshus på Øya. Disse driftes av Trondheim kommune og Trondheim Parkering.
Praktisk informasjon
Sentralbord St. Olavs hospital:
72 57 30 00Sentralbord Røros sykehus:
72 82 33 00CALLBACK:
Merk: Ikke alle avdelinger har callback, men noen enheter har tilbudet om å ringe deg tilbake.
Mer informasjon om hvordan callback fungerer og hvordan du enklest får hjelp av oss på telefon
---
ENGLISH:
Switchboard St. Olavs hospital:
72 57 30 00Switchboard Røros hospital:
72 82 33 00CALLBACK:
Note: Not all departments at St. Olav have the service to call you back, except for some outpatient clinics and laboratories.
What is callback?
Callback means that the telephone service is open to the public 24 hours so that you can give your message regardless of opening hours.
Remember personal identity number before calling
Please have your personal number - 6 or 11 figures - ready before calling. This will be of great help when we call you back.
If you are calling on behalf of others, for example children, the child's personal number must be entered.
Payment for not meeting
Note that cancellation must be made at least 24 hours before the appointment. Cancellation later than 24 hours before the appointment causes a fee of NOK 640 (in 2016)
St. Olavs Driftsservice Kundesenter:
- Telefon 73 55 30 00 (døgnåpent)
- Besøksadresse: Forsyningssenteret, 1. etg, Øya, Trondheim
- E-post: kundesenter@driftsservice.no
- Åpningstider skranke: Mandag-fredag 07:00-15:30.
Mer informasjon om Kundesenteret
------------------------------------
St. Olav’s Operations Service – Customer Service Centre
- Phone: +47 73 55 30 00 (open 24 hours a day)
- Visiting address: Supply Centre, 1st floor, Øya, Trondheim
- Email: kundesenter@driftsservice.no
- Front desk opening hours: Monday–Friday 07:00–15:30.
Ring 116 117 før du oppsøker legevakta. Du vil da få et oppmøtetidspunkt utfra hvor alvorlig henvendelsen er.
I Trondheimsområdet er legevakta plassert i Mauritz Hansens gate 4 (ved siden av Øya helsehus og vis á vis Pasienthotellet).
I Orkdalsregionen er legevakta plassert på Orkdal sjukehus.
Hvis det er behov for øyeblikkelig hjelp, skal du fortsatt ringe 1 1 3.
Legevaktene driftes av kommunene, og ikke av St. Olavs hospital. Derfor må legevakta/kommunen kontaktes hvis du lurer på noe.
Skadepoliklinikken skal behandle og følge opp brudd-, leddbånd- og seneskader hos pasienter som trenger øyeblikkelig hjelp etter en skade.
St. Olavs hospital tilbyr et gratis trådløst gjestenett (wifi) for tilkobling til internett:
- Koble enheten din til trådløsenettet HMNGuest.
- Åpne nettleseren og følg veiledningen på skjermen.
- Du vil få en SMS med brukernavn og passord.
- Passord er gyldig i én uke.
Gjestenettet er tilgjengelig ved alle sykehusets lokasjoner i hele regionen.
Free wireless guest network:
St. Olavs Hospital offers a free wireless guest network (wifi). The guest network is available at all hospital locations throughout the region.
- Connect your device to HMNGuest.
- Open your browser and follow the instructions.
- You will receive a password by SMS and then you can use guest network online.
- Passwords can be sent to any mobile phone with a Norwegian mobil number.
- Passwords are valid for one week at a time.
Blodprøve kan taes flere steder.
Vi har flere spisesteder på sykehusområdet på Øya:
- Oversikt over alle våre spisesteder med åpningstider
- Spisestedene i Øya helsehus og i MTFS drives av SiT
- Kaffeslabberas er en kaffeplass som også serverer forskjellige småretter. Kaffeslabberas ligger i Abels gate 5 i Teknobyen
Det finnes spisested i lokalene til Klinikk for rus og avhengighetsmedisin i Klostergata.
I tillegg finner du tilbud på Lian, Røros og Orkdal Sjukehus.
There are several places to eat in the hospital:
"Mat og cafe" at St. Olavs hospital offers a variety of food in the centers at Øya, at Lian and in the local hospitals in Røros and Orkdal.
"SiT" on behalf of the NTNU, runs cafes at Øya helsehus and in the Fred Kavli building.
There is also a cafe in Clinic of Substance Use and Addiction Medicine (Klinikk for rus- og avhengighetsmedisin) Departments in Klostergata 48.
Read more: Mat og cafe
Kiosker:
- Deli de Luca i Akutten og Hjerte-lunge-senteret, telefon 47 88 75 11
- Seven Eleven i Nevrosenteret, telefon 73 53 13 28
Butikker:
Frisør:
Shops within the Hospital area at Øya:
Kiosks:
- Deli de Luca, in The Emergency Department and the Heart and Lung Centre, phone +47 88 75 11
- Seven Eleven, in the Neuroscience Centre, phone +47 53 13 28
Shops:
- Bunnpris supermarket is located at Elgesetergate 18.
- Coop Prix supermarket is located at Klostergata 46.
Hairdresser:
Sykehusapotekene i Midt-Norge har avdelinger flere steder i Midt-Norge. I Trondheim finner du apoteket her:
Elgesetergate 167030 TrondheimInngangen til apoteket er i Vangslunds gate 10, like ved Bunnpris.tlf: 73 86 42 00Åpningstider og mer informasjon finner du på nettsidene til Sykehusapotekene i Midt-Norge
Utstyr og forbruksmateriell til hjemmebehandling leveres ut etter avtale med behandlingsansvarlig klinikk. Regional enhet for behandlingshjelpemidler (REB) har ansvaret for denne tjenesten.
Eksempler på behandlingshjelpemidler er både forbruksmateriell som sonder, kompresjonsplagg og bandasjemateriell, og medisin teknisk utstyr som CPAP, insulinpumper, forstøvere for hjemmebehandling.
Kontakt din enhet for ev. avtale.
Når du blir behandlet på en poliklinikk (uten innleggelse) må du som regel betale en egenandel.
I tillegg må du som regel betale en egenandel ved røntgen- og ultralydundersøkelser, og ved nukleærmedisinske billedundersøkelser når du ikke er innlagt på sykehus.
Noen pasientgrupper er fritatt for å betale egenandel.
Hvis du ikke møter til avtalt time, så kan du bli avkrevd et gebyr.
Les mer om betaling/egenandeler og gebyrer her
Patient fees
When you receive treatment at an outpatient clinic (without being admitted to hospital), you will usually be required to pay a patient fee.
You will also normally need to pay a patient fee for X-ray and ultrasound examinations, as well as for nuclear medicine imaging examinations when you are not admitted to hospital.
Some groups of patients are exempt from paying the patient fee.
If you do not attend your scheduled appointment, you may be charged a non-attendance fee.
More about patient fees at hospitals and outpatient clinics (helsenorge.no)
Besøkstidene varierer fra avdeling til avdeling. Flere avdelinger har åpen besøkstid, og da kan du avtale besøk med personalet på den enkelte avdeling. Det kan være lurt å undersøke besøkstidene ved den enkelte avdeling på forhånd.
Røros sykehus har åpen besøkstid, men ta gjerne kontakt med sengeposten ved spørsmål på telefon 72 82 32 91.
Av hensyn til allergiske og syke pasienter har vi blomsterforbud (avskårne eller i potter) på noen avdelinger. Grønne planter og tørkede blomster tillates noen steder.
Sjekk med avdeligen om det er greit å ta med blomster til pasienter du besøker.
Røykfritt sykehus
Det er ikke tillatt å røyke på sykehusets område. Kiosker inne på sykehusområder selger ikke tobakksvarer.
Tobakksskadeloven (også kalt røykeloven) forbyr også bruk av e-sigaretter, både med og uten nikotin.
Om røykeloven og røykeforbudet (Helsedirektoratet)
------------------------------------------
Non-smoking hospital
No smoking policy:
- Smoking is not permitted in any of our hospitals, grounds or hospital transport.
- Shops inside the hospital area do not sell tobacco products.
From 1 July 2017 there is a change in the Smoking Act, which states that e-cigarettes are also covered by the ban and therefore not permitted within the hospital.
Du kan kontakte oss med e-post og eDialog. Hvis du vil sende sensitive helse- eller personopplysninger anbefaler vi å bruke eDialog.
E-post skal sendes til felles e-postmottak for St. Olavs hospital: post@stolav.no
Merk: vi publiserer ikke kontakinformasjon/e-postadresse til ansatte på sykehuset. Vårt felles postmottak formidler ev. kontakt videre til ansatte.
Pasienthotellet ligger på Øya i Trondheim. Det er innendørs forbindelse med Nevrosenteret og resten av sykehuset på Øya. Til sentrum er det ca ti minutters spasertur, og det er gode bussforbindelser til og fra de fleste deler i og nær Trondheim. Barselenheten (barselhotell) til Kvinneklinikken ligger også her.