Behandling
Ablasjon av hjerteflimmer (atrieflimmer)
Ablasjon er en nyere behandlingsmetode for atrieflimmer hvor medisinsk behandling ikke er tilstrekkelig eller gir uheldige bivirkninger.Atrieflimmer er en hjerterytmeforstyrrelse der elektriske signaler fra hjertets venstre forkammer gir uregelmessig og hurtig puls. Symptomer fra atrieflimmer kan ofte bli lindret ved hjelp av medisin som holder pulsfrekvensen din normal. Hvis medisiner har utilstrekkelig effekt eller gir deg uheldige bivirkninger, kan vi gjøre ablasjonsbehandling.
Ablasjon er en behandlingsmetode for å fjerne de områdene i hjertets forkamre som er årsak til atrieflimmeret. Ved ablasjon «ødelegger» vi en liten del av vevet slik at uønskede elektriske forstyrrelser blir blokkert. Behandlingen foregår på et elektrofysiologisk laboratorium på sykehuset. Vi bruker røntgengjennomlysning og et 3D navigasjonssystem. Flere tynne ledninger blir ført via blodåresystemet i lyskene og inn i venstre forkammer i hjertet. For å komme dit må skilleveggen mellom høyre og venstre forkammer punkteres. Vi styrer ledningene inne i kroppen din og bruker de til å undersøke hjertets elektriske aktivitet og til selve ablasjonsbehandlingen.
Før
Alle som blir behandlet med ablasjon av atrieflimmer må bruke blodfortynnende medisin før og etter behandlingen. Dette er vanligvis Marevan (Warfarin), Pradaxa (Dabigatran), Xarelto (Rivaroksaban), Eliquis (Apixaban) eller Lixiana (Edoksaban). Det er viktig at du tar medisinen som foreskrevet og ikke unnlater noen doser. Ved bruk av Marevan måler vi graden av blodfortynning ved INR i form av en blodprøve som du tar hos fastlegen. De siste fire ukene før ablasjonsbehandlingen må du kontrollere INR minst en gang i uken, og INR-verdien bør ligge mellom 2,5 – 3,5. Ta med marevankortet ditt til sykehuset.
Før du skal inn til ablasjonsbehandling får du en samtale med lege og sykepleier. Du får informasjon om behandlingen og følgende undersøkelser blir gjort:
- Blodtrykk og puls
- Høyde og vekt
- Graviditetstest for kvinner i fertil alder
- Blodprøver
- EKG
- CT av hjertet (noen får innkalling til CT ved sitt lokalsykehus før ablasjon)
- Ultralyd av hjertet gjennom spiserøret
På behandlingsdagen møter du opp på sykehuset til avtalt tid.
Du skal være fastende (ikke spise eller drikke) i minst seks timer før denne undersøkelsen. Det betyr at du ikke kan spise frokost denne dagen. Du tar morgenmedisiner som vanlig.
Du skal være nydusjet og ren, og ingen sminke, neglelakk eller hudkrem
Barbering av brystkasse, rygg og lysker blir gjort av sykepleier
Vi legger inn en venekanyle i en blodåre i armen der du får væske og medisiner
Kvinner og pasienter med hjertesvikt får lagt inn blærekateter
Du får smertestillende medisin før behandlingen starter
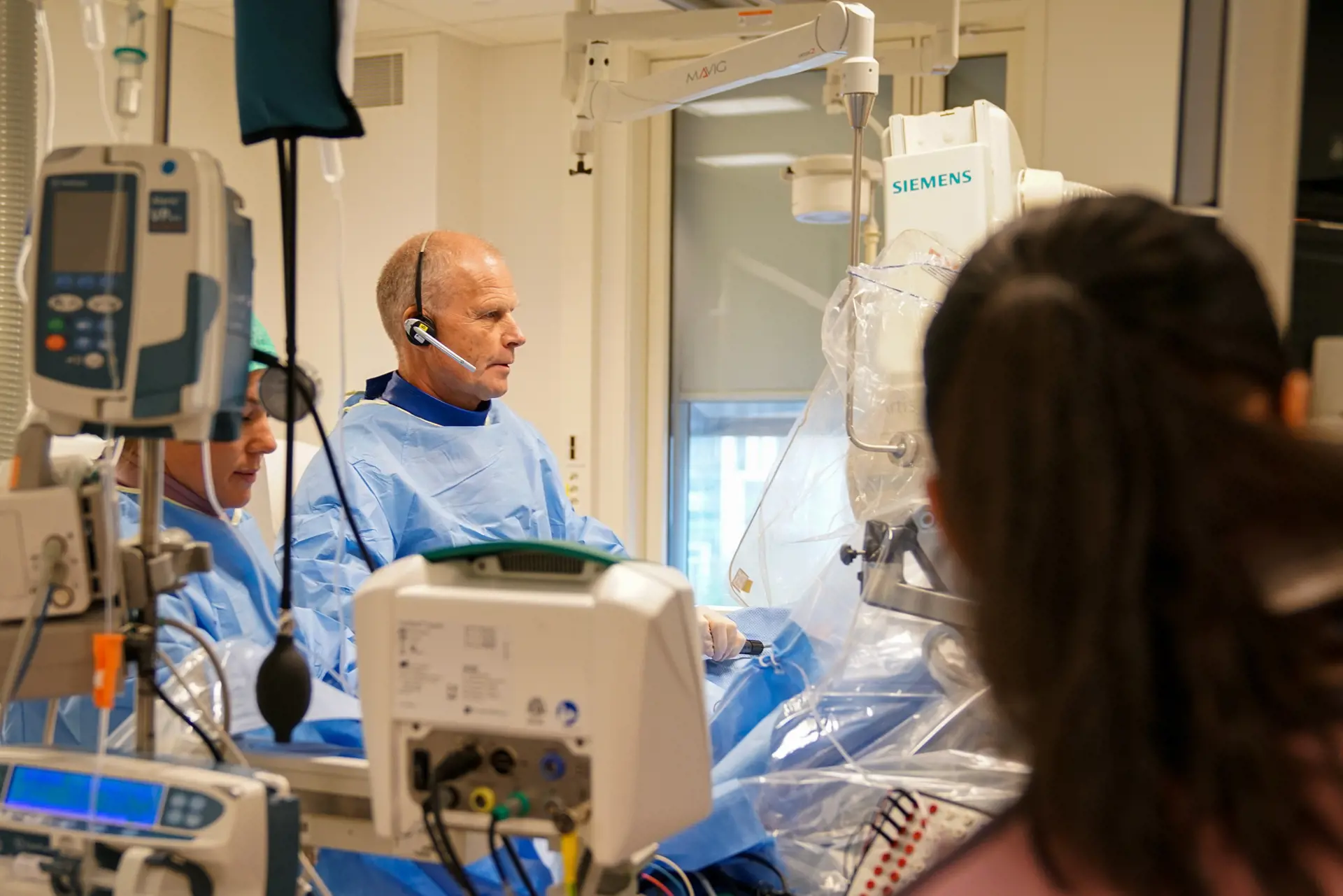
Foto: Geir Otto Johansen, St. Olavs hospital
Under
Behandlingen foregår på et elektrofysiologisk laboratorium. Inngrepet foregår i lokalbedøvelse og du er våken hele tiden. Behandlingssystemet krever at du ligger helt stille for at det skal bli en vellykket behandling. Ubehag og smerter under ablasjonsbehandlingen lindres med smertestillende medikamenter. Ablasjonsbehandlingen tar vanligvis 2 – 4 timer, men i enkelte tilfeller lengre.

Foto: St. Olavs hospital
Etter
Etter behandlingen blir du kjørt til sengeposten. Du skal holde sengen i minst seks timer. Dette for å hindre blødning eller hematom (blodansamling) i lyskene. Innstikkstedet i lyskene blir vanligvis lukket med et sting og komprimert ved hjelp av ruller. Ubehag som kvalme og stikkende smerter i brystet er vanlig og vil gå over etter kort tid. Du kan reise hjem neste dag.
Du blir innkalt til poliklinisk kontroll på sykehuset etter ca. tre måneder. Du må forvente å bruke blodfortynnende medisin og rytmestabiliserende medisin frem til kontroll. Det er viktig at du tar medisiner slik som foreskrevet.
Tilbakefall av atrieflimmer
Det er ikke uvanlig å få atrieflimmer etter atrieflimmerablasjon. Dette trenger ikke å bety at ablasjonen er mislykket. Om atrieflimmer oppstår og varer sammenhengende i flere dager, er det ønskelig å elektrokonvertere i løpet av en til to uker. Ved symptomer (svimmel, sterke brystsmerter eller tungpustet) i forbindelse med atrieflimmer, må du ta kontakt med lege. Om du ikke har symptomer kan du vente noen dager med å kontakte lege fordi mange anfall går over av seg selv.

Vær oppmerksom
Lette brystsmerter og sårhet i halsen kan forekomme etter ablasjon, og skal vanligvis bli borte etter få dager. Ta umiddelbar kontakt med lege dersom:
- økende eller nyoppståtte brystsmerter
- høy feber
- nummenhet
- nedsatt kraft i armer eller bein
- blødning, hevelse eller økende smerter over innstikkstedet
Følg nøye med innstikkssted i lyskene. Det er viktig å holde innstikksstedet tørt og rent. Bruk plaster over innstikksstedene de første tre til fire dagene. Du må unngå hard fysisk aktivitet og tunge løfte de første 10 dagene. Lett fysisk aktivitet i rolig tempo er greit.